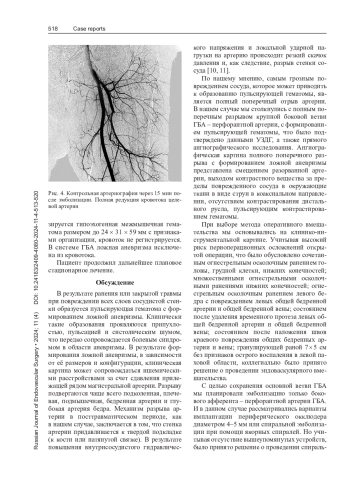
Формирование ложных аневризм периферических артерий вследствие высокоэнергетической комбинированной минно-взрывной травмы является самым частым последствием повреждения сосудистой стенки и встречается в 40–50% случаев от общего количества травм периферических сосудов нижних конечностей. В бассейне посттравматического сосудистого русла в более позднем периоде нередко возникают повторные повреждения артерий с высокой вероятностью рецидива кровотечения. В таком случае нарушение целостности даже мелких ветвей приводит к длительному кровотечению и массивной кровопотере. На сегодняшний день существуют варианты открытого и эндоваскулярного хирургического вмешательства при лечении ложных аневризм периферических артерий. Открытые операции являются классическим подходом, но часто технически сложны вследствие сочетанной травмы военного времени. С развитием внутрисосудистых технологий все чаще операцией выбора становится эндоваскулярная окклюзия поврежденного сосуда специальными устройствами. В данной статье описывается предложенный коллективом авторов вариант спиральной эмболизации посттравматической пульсирующей гематомы как эффективный способ эндоваскулярного лечения.
Идентификаторы и классификаторы
Повреждения магистральных сосудов относятся к тяжелым видам травмы, приводящим к смерти или инвалидизации потерпевших. В мирное время травматические повреждения артерий составляют от 6 до 11% от общего количества травм и встречаются при колото-резаных (20%) и огнестрельных (15%) ранениях, при автотравме (22%), в быту (17%), в 11% случаев отмечено их ятрогенное происхождение [1]. Считается, что наличие тяжелой сочетанной травмы ухудшает общее состояние больного, повышает частоту осложнений и летальных исходов [2].
Если у вас возникли вопросы или появились предложения по содержанию статьи, пожалуйста, направляйте их в рамках данной темы.
Список литературы
1. Бояринцев В.В., Закарян Н.В., Шелеско А.А., Панков А.С., Давтян А.Г, Молохоев Е.Б. Современные возможности экстренной и неотложной рентгенэндоваскулярной помощи при сосудистых посттравматических повреждениях. Кремлевская медицина. Клинический вестник. 2019; 1: 105-115. DOI: 10.26269/eyg2-vs37
Boiarincev V.V., Zakarian N.V., Shelesko A.A., Pankov A.S., Davtian A.G., Molohoev E.B. Current opportunities of emergency and urgent interventional care in vascular posttraumatic damage. Kremlin Medicine Journal. 2019; 1: 105-115 (in Russ.). DOI: 10.26269/eyg2-vs37
2. Белозеров Г.Е., Черная Н.Р., Климов А.Б., Бочаров С.М., Прозоров С.А., Исаев ГА. Рентгеноэндоваскулярная хирургическая тактика при травме артерий. Международный журнал интервенционной кардиоангиологии. 2006; 11: 58-61.
Belozerov G.E., Chernaya N.R., Klimov A.B., Bocharov S.M., Prozorov S.A., Isayev G.A. Endovascular approach to arterial injury.International Journal of Interventional Cardioangiology. 2006; 11: 58-61 (in Russ.).
3. Рева В.А., Юдин А.Б., Денисов А.В. Временное эндоваскулярное протезирование артерий - новое решение в лечении тяжелой сосудистой травмы. Военно-медицинский журнал. 2017; 338 (9): 15-19.
Reva V.A., Yudin A.B., Denisov A.V Temporary endovascular arterial replacement is a new solution in the treatment of severe vascular injury. Military Medical Journal. 2017; 338 (9): 15-19 (in Russ.).
4. Чернуха Л.М., Никульников П.И., Каширова Е.В. Посттравматические артериовенозные фистулы. Опыт лечения. Новости хирургии. 2011; 19 (3): 63-69.
Chernukha L.M., Nikul’nikov P.I., Kashirova E.V. Posttraumatic arteriovenous fistulas. Treatment experience. Novosti Khirurgii. 2011; 19 (3): 63-69 (in Russ.).
5. Бочаров С.М., Белозеров Г.Е., Черная Н.Р., Климов А.Б. Ангиографическая семиотика ранений и повреждений артерий. Диагностическая и интервенционная радиология. 2007; 1 (1): 88-92.
Bocharov S.M., Belozerov G.E., Chernaya N.R., Klimov A.B. Angiographic semiotics of wounds and damage to arteries. Diagnostic and Interventional Radiology. 2007; 1 (1): 88-92 (in Russ.).
6. Виноградова Ю.А., Коков Л.С., Михайлов И.П., Кирющенков В.П., Трошкина Е.В. Методы лечения пульсирующих гематом и ложных аневризм периферических артерий после рентгенэндоваскулярных вмешательств. Лечащий врач. 2018; 7: 21-24.
Vinogradova Yu.A., Kokov L.S., Mikhailov I.P., Kiryushchenkov V.P., Troshkina E.P. Methods of treatment of pulsating hematoma and false aneurysms of peripheral arteries after endovascular interventions. Lechaschi Vrach. 2018; 7: 21-24 (in Russ.).
7. Дурлештер В.М., Бухтояров А.Ю., Оганесян О.А., Лясковский К.О., Никитин С.П., Чехоев С.В. Эндоваскулярное лечение ложной посттравматической аневризмы задней большеберцовой артерии. Эндоваскулярная хирургия. 2017; 4 (4): 326-331. DOI: 10.24183/2409-4080-2017-4-4-326-331
Durleshter V.M., Bukhtoyarov A.Yu., Oganesyan O.A., Lyaskovskiy K.O., Nikitin S.P., Chekhoev S.V Endovascular treatment of а false post-traumatic aneurysm of the posterior tibial artery. Russian Journal of Endovascular Surgery. 2017; 4 (4): 326-331 (in Russ.). 10.24183/ 2409-4080-2017-4-4-326-331. DOI: 10.24183/2409-4080-2017-4-4-326-331
8. Лещинская О.В., Кудряшова Н.Е., Михайлов И.П., Чернышева О.А., Мигунова Е.В., Лбова О.А. Посттравматическая ложная аневризма бедренной артерии с артериовенозным соустьем у пациента 32 лет (клиническое наблюдение). Журнал им. Н.В. Склифосовского “Неотложная медицинская помощь”. 2019; 8 (4): 458-462. DOI: 10.23934/2223-9022-2019-8-4-458-462
Leshchinskaya O.V, Kudryashova N.E., Mikhaylov I.P., Chernysheva O.A., Migunova E.V., Lbova O.A. Posttraumatic pseudoaneurysm of femoral artery associated with arteriovenous fistula in a 32-year-old male patient (clinical observation).Russian Sklifosovsky Journal “Emergency Medical Care”. 2019; 8 (4): 458-462 (in Russ.). DOI: 10.23934/2223-9022-2019-8-4-458-462
9. Darbari A., Tandon S., Chandra G. Post-traumatic peripheral arterial pseudoaneurysms: our experience. Indian J. Thorac. Cardiovasc. Surg. 2006; 22: 182-187. 10.1007/ s12055-006-0755-x. DOI: 10.1007/s12055-006-0755-x
10. Mohan B., Singal S., Bawa A. S. Endovascular management of traumatic pseudoaneurysm: short & long term outcomes. J. Clin. Orthopaed. Trauma. 2017; 8 (3): 276-280. DOI: 10.1016/j.jcot.2017.05.010
11. Randimbinirina Z.L., Rajaobelison T., Ratsimarisolo N. Management of post-traumatic peripheral arterial pseudoaneurysm in Antananarivo. Eur. J. Clin. Med. 2021; 2 (3): 134-138.
Выпуск
Другие статьи выпуска
Более 40% пациентов с синдромом РНАСЕ (врожденным заболеванием, при котором ведущим симптомом являются гемангиомы на лице ребенка) имеют пороки развития сердечно-сосудистой системы, что значительно больше, нежели при других генетических синдромах, сопровождающихся врожденными пороками сердца. Коарктация аорты наиболее часто встречается при синдроме РНАСЕ и зачастую сочетается с патологией развития дуги аорты и отходящих брахиоцефальных сосудов. В данной работе представлен не описанный ранее многоэтапный подход комбинированного эндоваскулярного и медикаментозного лечения обструктивной патологии дуги аорты в сочетании с множественными гемангиомами лица, шеи и переднего средостения. Ребенку в возрасте 5 мес при массе тела 6,7 кг сначала было выполнено стентирование готической дуги аорты баллонорасширяемым стентом Valeo диаметром 6 мм с армированием устья правой общей сонной артерии (ОСА) и правой позвоночной артерии (ПА), отходящей от дуги аорты. Затем начато медикаментозное лечение гемангиом. В дальнейшие 4 года жизни, по мере роста ребенка, потребовалось проведение трех баллонных дилатаций ранее установленного стента (последняя – баллоном 12 мм, с дилатацией ячеек стента, перекрывающих устья правой ОСА и правой ПА), с хорошим гемодинамическим результатом. За это время произошел полный регресс гемангиом. Таким образом, была показана возможность многоэтапного эндоваскулярного лечения обструктивного поражения дуги аорты в сочетании с синдромом РНАСЕ с помощью стентирования и последующих баллонных дилатаций стента в связи с ростом ребенка и относительным рестенозом. В некоторых случаях представленный алгоритм лечения может быть рассмотрен как безопасная альтернатива сложным открытым хирургическим вмешательствам.
Цирроз печени широко распространен во всем мире и может быть следствием различных причин, таких как ожирение, неалкогольная жировая болезнь печени, чрезмерное употребление алкоголя, наличие гепатита В или С, аутоиммунные заболевания. При циррозе здоровая паренхима печени замещается фиброзной тканью и регенеративными узелками, что приводит к портальной гипертензии и развитию желудочно-пищеводных варикозов с последующим кровотечением из этих вен. Операция трансъюгулярного портокавального внутрипеченочного шунтирования (TIPS) является патогномоничным и высокоэффективным методом лечения портальной гипертензии. В рутинной практике во время этой операции расходуется значительное количество йодсодержащего контрастного вещества, использование которого иногда является абсолютным или относительным противопоказанием у пациентов с непереносимостью йодистого препарата или сниженной функцией почек. В данной статье описывается клинический случай проведения операции TIPS с использованием углекислого газа как альтернативы рентгеноконтрастным препаратам у пациентки с почечной недостаточностью.
Представлен случай успешного бифуркационного стентирования коронарных артерий по технике Culotte у пациента 57 лет с ишемической болезнью сердца.
Исследование проведено в два этапа. На первом этапе выполнено стентирование передней нисходящей и диагональной артерий с использованием техники Culotte у пациента с острым инфарктом миокарда. Второй этап включал стентирование правой коронарной артерии через 6 мес. Оценка результатов проводилась на основании ангиографии и эхокардиографии, выполненных сразу после первой процедуры, а также через 3 и 6 мес.
По завершении первого этапа отмечено полное восстановление кровотока без остаточного стеноза. Через 6 мес после второго этапа не выявлено признаков рестеноза или тромбоза, что подтверждает долгосрочную эффективность методики Culotte. В течение наблюдения отмечено значительное улучшение функции левого желудочка, о чем свидетельствует увеличение фракции выброса.
Полученные результаты подтверждают целесообразность использования техники бифуркационного стентирования Culotte в клинической практике.
Основная проблема ведения пациентов в долгосрочном периоде после коронарного шунтирования (КШ) – это нарушение функции аутовенозных шунтов (АВШ), что часто приводит к острому коронарному синдрому (ОКС). В течение 5–10 лет после КШ нарушается проходимость до 50% всех АВШ. При наступлении неблагоприятных событий, связанных с дисфункцией АВШ, следует рассмотреть восстановление шунтированной нативной коронарной артерии, – это ассоциируется с более благоприятными непосредственными и отдаленными результатами по сравнению с восстановлением АВШ, хотя известно, что после шунтирования коронарной артерии в ней усиливается атеросклероз и кальциноз, что впоследствии усложняет чрескожное коронарное вмешательство (ЧКВ). Если после успешного ЧКВ в шунтированной нативной коронарной артерии сохраняется конкурентный кровоток через АВШ, в ней нарушается ламинарный кровоток, что может привести к сосудистой дисфункции, рестенозу и тромбозу стента. В связи с этим при сохранении конкурентного кровотока через АВШ следует рассмотреть его окклюзию для снижения риска неблагоприятных событий, связанных с нарушением проходимости стентированной нативной артерии.
В статье описан случай ОКС с подъемом сегмента ST, связанный с тромбозом диффузно измененного АВШ к правой коронарной артерии (ПКА). Первично были выполнены тромбоаспирация и баллонная ангиопластика, – с полным восстановлением кровотока. Из-за выраженных дегенеративных изменений АВШ от его стентирования было решено отказаться. Вторым этапом, через день, выполнены реканализация и стентирование нативной ПКА, но сохранялся конкурентный кровоток через АВШ, что через 10 мес привело к клиническому проявлению рестеноза в стентах и потребовало повторного вмешательства. Рестентирование было выполнено под контролем внутрисосудистого ультразвукового исследования, в ходе которого исключены механические причины рестеноза. Для прекращения конкурентного кровотока в ПКА и профилактики повторного рестеноза в стентах была выполнена эмболизация АВШ толкаемой спиралью, с хорошим клиническим и ангиографическим результатом через 12 мес.
Цель исследования – изучение эффективности персонифицированного трехмерного моделирования кардиоаортального комплекса и предоперационной тестовой имплантации клапана Evolut PRO у пациентов со сложными анатомическими вариантами аортального стеноза (АС).
Материал и методы. Проведен сравнительный анализ результатов применения методики трехмерного моделирования процедур транскатетерной имплантации аортального клапана (ТИАК) при сложной анатомии аорты. В исследование включены 60 пациентов. У 30 больных выполнено предварительное моделирование операции на базе разработанной технологии персонифицированной трехмерной печати кардиоаортального комплекса. Контрольную группу составили 30 пациентов, у которых процедура ТИАК проведена по стандартному протоколу, без предварительного моделирования. Сложная анатомия включала следующие факторы: горизонтальная аорта с ангуляцией ≥ 50°, расширение восходящей аорты более 40 мм, неблагоприятная и низкая (≤10 мм) локализация устьев коронарных артерий, двухстворчатый клапан, массивный кальциноз клапанного кольца AVC более 1500 AU, а также их сочетание. Эффективность и безопасность методики оценивали в соответствии с целевыми параметрами оптимальной имплантации и критериями VARC-2: сосудистые осложнения, кровотечение, ишемический инсульт / транзиторные ишемические атаки, смерть в течение 30 дней после ТИАК.
Результаты. Средний и максимальный градиент давления на аортальном клапане (АК) в группах пациентов с моделированием и без него статистически достоверно достигли оптимальных значений в динамике, без существенных различий между группами. Эффективная площадь отверстия АК увеличилась без статистически значимых различий показателя между группами. Положительная динамика восстановления составила 100% в группе моделирования и 86,6% – без моделирования. Слабоположительная динамика отмечена у 16,6% пациентов группы сравнения. Средняя длительность оперативного вмешательства в группе эндоваскулярного протезирования АК с моделированием была статистически достоверно меньше, чем в группе сравнения. Благоприятный прогноз был в 100% случаев в группе моделирования и в 90% (27 случаев) в группе без моделирования. Госпитальная и 30-дневная летальность после ТИАК с моделированием отсутствовала, тогда как в группе сравнения этот показатель был на уровне 3,3%.
Заключение. В исследованных группах статистически значимых различий в ранних клинических исходах ТИАК, выполняемых при сложной анатомии, не получено. Профиль безопасности и параметры улучшения клапанной гемодинамики в группе стандартного планирования и в группе с дополнительным тестовым моделированием имплантации клапана на физической 3D-модели аорты пациента также достоверно не отличались. Выявлено достоверное сокращение общей продолжительности операции, времени доставки и раскрытия клапана, количества попыток позиционирования и неоднократного перепозиционирования клапана для достижения оптимальной глубины имплантации, а также снижения частоты имплантации постоянного электрокардиостимулятора. Полученные результаты свидетельствуют о полезности и эффективности применения методики предварительного персонифицированного моделирования этапов ТИАК в сложных случаях неблагоприятной анатомии.
Цель исследования – оценить результаты эндоваскулярного закрытия открытого овального окна (ООО) у пациентов с различными анатомическими вариантами межпредсердной перегородки (МПП), перенесших криптогенный инсульт или транзиторную ишемическую атаку (ТИА).
Материал и методы. В проспективное исследование включены 276 пациентов, перенесших инсульт или ТИА. В зависимости от значения по шкале AF-ROPE пациенты были разделены на три группы: с низким (7 баллов и ниже, n = 26), средним (8–10 баллов, n = 96) и высоким (11 баллов и выше, n = 154) риском. Всем пациентам была выполнена операция чрескожного закрытия ООО.
Результаты. Медиана по шкале AF-ROPE у пациентов 1-й группы составила 7,00 [6,00; 7,00] балла, 2-й – 9,00 [9,00; 10,00] балла, 3-й – 13,00 [11,00; 14,00] балла (р < 0,0001). По результатам чреспищеводной эхокардиографии (ЧПЭхоКГ), наличие аневризмы МПП достоверно чаще выявлялось в 3-й группе пациентов – 88,3% случаев (р < 0,0001). Если возникали трудности с прохождением непосредственно через ООО, выполнялась пункция МПП рядом с овальным окном, после чего проводили его закрытие. В 1-й группе пациентов таких случаев не было, во 2-й группе пункцию МПП пришлось проводить у 2 (2,1%), в 3-й группе – у 3 (1,9%) пациентов (р > 0,05). Интраоперационные осложнения, связанные с процедурой закрытия ООО, чаще диагностировали во 2-й группе пациентов (р > 0,05). Ранние послеоперационные осложнения на госпитальном этапе были диагностированы у 2 (7,7%), 11 (11,5%) и 16 (10,4%) пациентов в 1-й, 2-й и 3-й группах соответственно (р > 0,05). Повторный инсульт после установки окклюдера был отмечен в 2 (1,3%) случаях в 3-й группе пациентов, а ТИА – в 1 (0,6%) случае также в 3-й группе.
Заключение. ЧПЭхоКГ с оценкой анатомии МПП и пузырьковой пробой должна быть включена в рутинное обследование пациентов с ТИА и криптогенным инсультом. Анатомические особенности МПП и высокие показатели по шкале AF-ROPE у пациентов с перенесенным инсультом и ТИА в анамнезе статистически не влияют на развитие интра- и послеоперационных осложнений, а также эффективность закрытия ООО в течение 12 мес наблюдения. Однако данные факторы могут быть связаны с трудностями прохождения через ООО во время операции, в таком случае может понадобиться дополнительная пункция МПП.
Цель исследования – анализ изменений объема инфраренального сегмента аорты у пациентов без значимого изменения диаметра аневризмы брюшной аорты после эндоваскулярного лечения.
Материал и методы. В ретроспективное исследование были включены 38 пациентов после эндопротезирования брюшной аорты, у которых, по данным контрольной мультиспиральной компьютерной томографии с контрастированием, изменение максимального диаметра инфраренального сегмента аорты составляло менее 5 мм. У всех пациентов проводился расчет его объема по данным пред- и послеоперационной компьютерной томографии для дополнительной оценки динамики изменения инфраренального сегмента аорты.
Результаты. Из 38 прооперированных пациентов у 23 (60,5%) было отмечено изменение объема более чем на 10%, у 4 (17,4%) из них выявлено эндоподтекание. При отсутствии изменения диаметра выявлено статистически значимое изменение объема (р = 0,013). Объем инфраренального сегмента аорты до и после операции составил 154,8 (121,7–205,3) и 162,9 (123,6–227,0) мл соответственно.
Заключение. Измерение объёма аневризматического мешка представляет собой важный критерий оценки послеоперационной динамики инфраренального сегмента аорты у пациентов, у которых сохраняется стабильный диаметр после эндоваскулярного лечения аневризмы.
Цель исследования – с помощью оптической когерентной томографии (ОКТ) определить роль инфицирования вирусом иммунодефицита человека (ВИЧ) в формировании структурных изменений коронарных артерий у больных ишемической болезнью сердца (ИБС).
Материал и методы. В исследование включены 146 пациентов с ИБС, из которых 42 были с ВИЧ-инфекцией. Всем пациентам проводилась диагностическая коронароангиография в сочетании с оптической когерентной томографией.
Результаты. При оценке ОКТ-изображений коронарных сосудов у пациентов более молодой группы (до 55 лет) было отмечено, что в группе с ВИЧ-инфекцией атеросклеротические бляшки встречаются в 1,4 раза реже, но при этом достоверно чаще выявлялась концентрическая гиперплазия интимы. Сравнительная оценка степени кальцинированности бляшек в группах с ВИЧ-инфекцией и без таковой показала, что у пациентов с ВИЧ-инфекцией старше 55 лет бляшки более кальцинированы, при этом в группе более молодых пациентов статистически значимого различия не отмечено. В группе более молодых (до 55 лет) пациентов с ВИЧ-инфекцией толщина фиброзной покрышки достоверно меньше, чем в группе пациентов без ВИЧ-инфекции того же возраста.
Заключение. Данное исследование продемонстрировало, что у пациентов более молодого возраста инфицирование ВИЧ вносит существенный вклад в раннее развитие сердечно-сосудистых заболеваний (концентрическая гиперплазия интимы, истончение фиброзной покрышки, более выраженная инфильтрация макрофагами бляшки), однако у ВИЧ-инфицированных пациентов более старшего возраста такая связь менее заметна.
Цель исследования – определить стратегию реваскуляризации миокарда больных ишемической болезнью сердца с двух- и трехсосудистыми пограничными сужениями коронарных артерий (КА) и значением индекса моментального резерва кровотока (мРК) более 0,89 в отдаленном периоде наблюдения.
Материал и методы. Проведено одноцентровое ретро-, проспективное исследование, в которое вошли пациенты с пограничными сужениями КА и значением мРК более 0,89. В исследование были включены 116 больных с двух- и трехсосудистым поражением КА, со степенью сужения от 40 до 89%. Пациенты проходили лечение в НМИЦ хирургии А. В. Вишневского с сентября 2018 г. по май 2023 г. Двухсосудистое поражение венечных артерий было выявлено у 56 (48,3%), трехсосудистое – у 60 (51,7%) пациентов. У всех больных измерен мРК в коронарных артериях с сужением от 40 до 89%. В общей сложности было выполнено измерение мРК в 296 КА, из которых в бассейне передней межжелудочковой ветви – 116 (39,2%), в огибающей ветви – 90 (30,4%), в правой коронарной артерии – 90 (30,4%). У 86 (74,1%) из 116 пациентов (группа 1) было выполнено чрескожное коронарное вмешательство (ЧКВ) всех гемодинамически значимых стенозов (мРК < 0,89) и выявлено одно или более пограничных сужений (мРК > 0,89), которые на момент исследования не требовали реваскуляризации. У 30 (25,9%) пациентов (группа 2) отсутствовали гемодинамически значимые стенозы по данным мРК, и им была назначена оптимальная медикаментозная терапия. Медиана наблюдения составила 15–21 мес.
Результаты. Частота незапланированной реваскуляризации миокарда в отдаленном периоде наблюдения была статистически больше в группе 1, чем в группе 2 (50,0% против 23,3%; p = 0,011). В то же время статистически достоверной разницы между группами в отношении частоты больших сердечно-сосудистых осложнений (p = 0,57), смерти от всех причин (p = 0,401), развития острого нарушения мозгового кровообращения (p = 0,296) и инфаркта миокарда (p = 0,1) не было выявлено. Доказано, что наличие сахарного диабета (ОШ 0,239; 95% ДИ 0,079–0,730) и дислипидемии (ОШ 0,339; 95% ДИ 0,120–0,954) у пациентов увеличивает вероятность реваскуляризации миокарда ранее гемодинамически незначимых сужений КА в отдаленном периоде наблюдения. Частота реваскуляризации в ранее гемодинамически незначимых поражениях КА при контрольной госпитализации в отдаленном периоде (медиана наблюдения 20 мес) составила 50,0%.
Заключение. ЧКВ под контролем мРК у пациентов с многососудистыми пограничными поражениями венечных артерий является безопасным методом лечения в отношении больших сердечно-сосудистых событий. Динамическое наблюдение за данными пациентами с контрольным измерением мРК в отдаленном периоде служит оптимальной стратегией лечения, что крайне важно для выполнения своевременной реваскуляризации миокарда с целью снижения частоты больших сердечно-сосудистых событий. Пациенты с двух- и трехсосудистым поражением КА, у которых реваскуляризация миокарда была отложена на основании данных мРК, нуждаются в динамическом наблюдении кардиологов.
Данная обзорная статья посвящена проблемам распространенности, эпидемиологии и выявления коронарной болезни сердца (КБС) у пациентов с хронической ишемией, угрожающей потерей конечностей (ХИУПК). Высокая распространенность КБС и ее осложнений у пациентов с тяжелыми формами заболеваний артерий нижних конечностей, безусловно, позволяет отнести данную категорию пациентов к одной из наиболее сложных и непредсказуемых с точки зрения выбора оптимального метода лечения, а также этапности того или иного вида хирургического вмешательства. В статье также рассмотрены различные методы диагностики и подходы к лечению КБС. В связи с прогрессированием атеросклероза возрастает риск возникновения неблагоприятных сердечно-сосудистых событий. В рекомендациях ЕОК от 2017 г. по диагностике и лечению заболеваний артерий нижних конечностей подробно описан алгоритм выбора метода реваскуляризации у пациентов с поражением артерий нижних конечностей. Однако до настоящего времени нет точного алгоритма для выбора стратегии лечения больных со значимым сочетанным поражением коронарной артерии и артерий нижних конечностей.
Настоящая публикация посвящена эндоваскулярному лечению пациентов с многососудистым поражением при различных нозологических формах острого коронарного синдрома (ОКС). Гемодинамически значимые поражения двух и более коронарных артерий являются достаточно частой ангиографической картиной при ОКС и увеличивают риск неблагоприятных исходов. Проведенный обзор литературы показал, что полная реваскуляризация улучшает прогноз заболевания при ОКС, особенно в отдаленном периоде, что нашло отражение в клинических рекомендациях. При этом до сих пор остается открытым вопрос: каким способом, в каком объеме и в какой промежуток времени целесообразно выполнять восстановление коронарного кровотока? Анализ рандомизированных клинических исследований, метаанализов, систематических обзоров продемонстрировал, что полная реваскуляризация для всех нозологий ОКС является наиболее оптимальным вариантом лечения. Различные нозологические формы ОКС, разнообразие их клинической и анатомической картины у конкретного пациента требуют различных тактических подходов для достижения полной реваскуляризации. Основные формы лечения – одномоментная или этапная реваскуляризация. Роль внутрисосудистой визуализации уточняется, место коронарного шунтирования и гибридной реваскуляризации окончательно не определено. Единого лечебного сценария при многососудистом поражении и ОКС нет, решение вопросов полной реваскуляризации лежит в плоскости поиска методологии лечения в отдельных клиникоанатомических группах, и данный процесс продолжается.
Издательство
- Издательство
- РОССИЙСКОЕ НАУЧНОЕ ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО РЕНТГЕНЭНДОВАСКУЛЯРНОЙ ДИАГНОСТИКЕ И ЛЕЧЕНИЮ
- Регион
- Россия, Москва
- Почтовый адрес
- Москва, 119119. Ленинский проспект, д. 42, к.1
- Юр. адрес
- 121552, г Москва, р-н Кунцево, Рублёвское шоссе, д 135 стр 1
- ФИО
- Алекян Баграт Гегамович (ПРЕДСЕДАТЕЛЬ)
- Контактный телефон
- +7 (___) _______