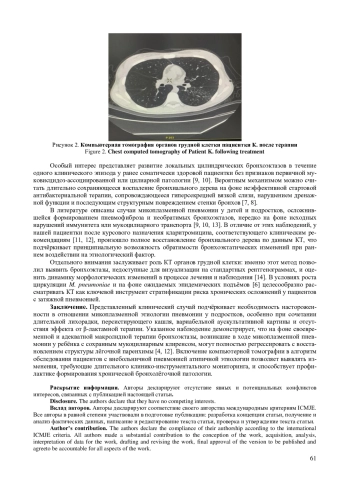
Респираторный микоплазмоз рассматривают как группу инфекционно-воспалительных заболеваний дыхательных путей, при которых ведущим этиологическим фактором является Mycoplasma pneumoniae. Данный микроорганизм относят к значимым факторам риска формирования хронической патологии лёгких у детей, включая облитерирующий бронхиолит, бронхиальную астму и бронхоэктатическую болезнь, что связано с его способностью инициировать гипериммунный ответ, повреждать эпителиальный барьер и длительно оказывать цитотоксическое влияние на элементы мукоцилиарного клиренса. Цель исследования. Представление собственного клинического наблюдения развития бронхоэктазов у подростка в исходе микоплазменной пневмонии. Методы. Проведён ретроспективный анализ истории болезни. Описан случай госпитализированной пациентки в профильное пульмонологическое отделение с микоплазменной бронхопневмонии и формированием локальных цилиндрических бронхоэктазов в сегментах S6-S8 левого лёгкого и последующим катамнестическим клинико-инструментальным наблюдением в течение 12 мес. Результаты. Показано, что при своевременной верификации этиологии заболевания и назначении адекватной макролидной терапии возможно обратное развитие бронхоэктазов с восстановлением нормальной пневматизации лёгочной паренхимы, что характерно для детей с сохранённым мукоцилиарным клиренсом. Выводы. Включение компьютерной томографии органов грудной клетки в алгоритм обследования пациентов с внебольничной пневмонией атипичной этиологии позволяет выявлять изменения бронхолёгочного дерева, требующие длительного диспансерного наблюдения.
Идентификаторы и классификаторы
Респираторные инфекции, ассоциированные с микроорганизмами рода Mycoplasma, занимают существенную долю в структуре заболеваемости у детей и подростков и регистрируются во всех климатогеографических регионах. Основным возбудителем нижних респираторных инфекций данной группы является Mycoplasma pneumoniae (МР), тогда как роль других представителей рода в патогенезе поражения дыхательных путей продолжает обсуждаться. Эпидемиологические наблюде-ния свидетельствуют о волнообразном характере циркуляции M. pneumoniae с подъёмами заболевае-мости приблизительно каждые 4–8 лет [1–3].
Если у вас возникли вопросы или появились предложения по содержанию статьи, пожалуйста, направляйте их в рамках данной темы.
Список литературы
1. Спичак Т. В. Респираторная микоплазменная инфекция у детей: насколько мы продвинулись в решении проблем? // Педиатрия. Журнал им. Г. Н. Сперанского. 2015. Т. 94, № 6. С. 128-133.
2. Преображенская Д. В., Кремплевская С. П., Музыка А. Д., Мелехина Е. В. Особенности течения респираторного микоплазмоза у детей в постковидный период // Эпидемиология и инфекционные болезни. 2023. Т. 13, № 4. С. 50-56. DOI: 10.18565/epidem.2023.13.4.50-6
3. Зайцева С. В., Застрожина А. К., Муртазаева О. А. Микоплазменная инфекция у детей (обзор литературы) // Русский медицинский журнал. 2017. Т. 5. С. 327-334.
4. Meyer Sauteur P. M., Chalker V. J., Berger C., Nir-Paz R., Beeton M. L.; ESGMAC and the ESGMACMyCOVID study group. Mycoplasma pneumoniae beyond the COVID-19 pandemic: where is it? // Lancet Microbe. 2022. Vol. 3, no. 12. P. e897. DOI: 10.1016/S2666-5247(22)00190-2
5. Oliva A., Siccardi G., Migliarini A., Cancelli F., Carnevalini M., D’Andria M., Attilia I., Danese V. C., Cecchetti V., Romiti R., Ceccarelli G., Mastroianni C. M., Palange P., Venditti M. Co-infection of SARS-CoV-2 with Chlamydia or Mycoplasma pneumoniae: a case series and review of the literature // Infection. 2020. Vol. 48, № 6. P. 871-877. DOI: 10.1007/s15010-020-01483-8
6. BIOFIRE Diagnostics. Respiratory Pathogen Trends. 2023. URL: https://syndromictrends.com (дата обращения: 15.02.2026).
7. Feberwee A., de Wit S., Dijkman R. Clinical expression, epidemiology, and monitoring of Mycoplasma gallisepticum and Mycoplasma synoviae: an update // Avian Pathology. 2022. Vol. 51. P. 2-18. DOI: 10.1080/03079457.2021.1944605
8. Waites K. B., Talkington D. F. Mycoplasma pneumoniae and its role as a human pathogen // Clinical Microbiology Reviews. 2004. Vol. 17, № 4. P. 697-728. DOI: 10.1128/CMR.17.4.697-728.2004
9. Zhong H., Yin R., Zhao R., Jiang K., Sun C., Dong X. Analysis of clinical characteristics and risk factors of plastic bronchitis in children with Mycoplasma pneumoniae pneumonia // Frontiers in Pediatrics. 2021. Vol. 9. P. 735093. DOI: 10.3389/fped.2021.735093
10. Cheng Q., Zhang H., Shang Y., Zhao Y., Zhang Y., Zhuang D., Xuxu C., Ning C. Clinical features and risk factors analysis of bronchitis obliterans due to refractory Mycoplasma pneumoniae pneumonia in children: a nomogram prediction model // BMC Infectious Diseases. 2021. Vol. 21. P. 1085. DOI: 10.1186/s12879-021-06783-4
11. Клинические рекомендации. Пневмония (внебольничная). Минздрав РФ; 2022-2024. URL: https://cr.minzdrav.gov.ru (дата обращения: 15.02.2026).
12. Царькова С. А., Костенко Д. Е., Онищенко О. А. Характеристика микоплазменной пневмонии у детей и анализ качества антимикробной терапии // Вестник Уральского государственного медицинского университета. 2019. № 3-4. С. 108-113.
13. Савенкова М. С., Савенков М. П. Актуальные вопросы лечения внутриклеточных инфекций у детей // Русский медицинский журнал. Мать и дитя. 2020. Т. 3, № 4. С. 326-335. DOI: 10.32364/2618-8430-2020-3-4-326-335
14. Шарипова Е. В., Бабаченко И. В., Козырев Е. А., Марченко Н. В. Случай неблагоприятного исхода микоплазменной пневмонии с формированием фиброзных изменений в лёгких у ребёнка // Детские инфекции. 2020. Т. 19, № 4. С. 64-68. DOI: 10.22627/2072-8107-2020-19-4-64-68
Выпуск
Другие статьи выпуска
Большинство детей с синдромом дефицита внимания с гиперактивностью имеют коморбидную патологию, что затрудняет реабилитацию. Цель исследования. Улучшение результатов реабилитационных мероприятий у детей, страдающих синдромом дефицита внимания с гиперактивностью. Материалы и методы. Проведено обследование 87 пациентов в возрасте от 3 до 11 лет с синдромом дефицита внимания с гиперактивностью. При поступлении все пациенты прошли осмотры специалистов Государственного автономного учреждения Астраханской области «Областной реабилитационный Центр для детей и подростков с ограниченными возможностями»: врачей (невролога, педиатра, врача по лечебной физической культуре, психиатра, ортопеда, физиотерапевта, врача функциональной диагностики), и педагогов (психолога, логопеда, дефектолога), а также инструктора-методиста по адаптивной физической культуре. Осуществлялся контроль эффективности композиций немедикаментозных средств реабилитации, входивших в индивидуальную программу реабилитации. Результаты. Выявлено, что наиболее частой клинической разновидностью синдрома дефицита внимания была «смешанная» форма (p < 0,05). На основе междисциплинарного подхода была разработана балльная оценка, созданы и апробированы схемы комплексной медико-педагогической реабилитации при трех разновидностях синдрома дефицита внимания с гиперактивностью. Примененные схемы позволили разработать практические рекомендации по каждой группе пациентов. Заключение. Группа детей с оценкой в 0 баллов уменьшилась на 17,2 %, с оценкой в 1 балл - уменьшилась на 26,4 %, с оценкой в 2 балла - увеличилась на 10,3 %, с оценкой в 3 балла - увеличилась на 33,3 %. Видна четко прослеживаемая тенденция к увеличению самостоятельности, мотивированности и социализации детей со столь тяжелой сочетанной патологией.
Нарушения окклюзионных взаимоотношений представляют собой актуальную проблему в стоматологической практике из-за высокой распространенности, сложности диагностики и лечения, а также связи с общими соматическими заболеваниями. Эти патологии снижают качество жизни пациентов и усложняют процесс медицинской реабилитации. Особенно значима профилактика, направленная на раннее выявление факторов риска. Целью данного исследования является выявление основных факторов риска развития нарушений окклюзионных взаимоотношений. Материалы и методы. Проведено рандомизированное контролируемое исследование с участием 72 пациентов в возрасте от 18 до 44 лет. В исследование не включались пациенты с острыми инфекционными заболеваниями, декомпенсированными хроническими болезнями, онкологией, психическими расстройствами и воспалениями пародонта. Оценка включала клинический осмотр, конуснолучевую компьютерную томографию, электромиографию, ультразвуковое обследование височно-нижнечелюстного сустава и анализ окклюзии. Были использованы методы 3D-моделирования и анализа симметрии черепа, а также Гамбургский тест для оценки функционального состояния височно-нижнечелюстного сустава. Результаты клинического обследования были подвергнуты иерархическому кластерному анализу. Результаты и их обсуждение. По результатам обследования была выявлена группа ключевых факторов риска, влияющих на развитие окклюзионных нарушений. Анализ данных показал, что наиболее значимыми компонентами являются мышечный, суставной и челюстной комплексы, включающие электромиографические показатели, размеры суставной щели и окклюзионные контакты. Среднее значение Гамбургского теста среди пациентов составило 3,82 ± 0,71 балла, что указывает на высокую распространенность дисфункции височно-нижнечелюстного сустава. Кластерный анализ позволил выделить три основные группы факторов риска, включая мышечные, суставные и зубные признаки. Заключение. Выявление факторов риска развития окклюзионных нарушений играет ключевую роль в улучшении диагностики и лечения пациентов. Использование кластерного анализа и современных технологий, таких как 3D-моделирование и искусственный интеллект, позволяет повысить эффективность профилактики и лечения данной патологии.
Целью исследования являлся анализ клинических проявлений, рентгенологическая диагностика и анализ корреляции между этими переменными для постановки правильного диагноза при цементной дисплазии.
Материалы и методы. Проведение ретроспективного анализа рентгенологических снимков пациентов, обратившихся за стоматологической помощью по поводу лечения кариеса и его осложнений либо с целью санации полости рта.
Заключение. Измененная структура цемента клинически может ошибочно диагностироваться как хронический апикальный периодонтит, остеомиелит, опухоль и т. д. Неправильный диагноз при наличии цементной дисплазии может привести к началу ненужного эндодонтического и хирургического лечения. При наличии подозрения на измененную структуру цемента для проведения дифференциальной диагностики и постановки правильного диагноза рекомендуется в обязательном порядке проводить рентгенологическое исследование.
Несмотря на повышение уровня диагностики и лечения, регматогенная отслойка сетчатки остается серьезной глобальной проблемой, приводящей к инвалидизации трудоспособного населения. Целью работы является анализ динамики статистических показателей заболеваемости регматогенной отслойки сетчатки за трехлетний период 2022-2024 гг. в регионах Южного федерального округа. Исследование эпидемиологии регматогенной отслойки сетчатки, в том числе в Южном федеральном округе, признается критически важным для выявления факторов риска, разработки мер профилактики и совершенствования системы медицинской помощи. Материалы и методы. Использовались материалы «Офтальмологического паспорта субъекта Российской Федерации» восьми регионов Южного федерального округа Российской Федерации за 2022-2024 гг. В рамках исследования оценивались показатели общей заболеваемости, диспансерного наблюдения, хирургического лечения и инвалидности у взрослого и детского населения вследствие регматогенной отслойки сетчатки. Результаты. Анализ динамики статистических показателей заболеваемости регматогенной отслойкой сетчатки в Южном федеральном округе за 2022-2024 гг. выявил значительную региональную вариабельность в показателях диспансерного наблюдения, хирургического лечения и инвалидности, связанных с регматогенной отслойкой сетчатки. В среднем статистические показатели не выходят за рамки среднероссийских значений, но показывают разнонаправленную динамику по различным регионам Южного федерального округа. Заключение. Ключевой проблемой является низкий уровень своевременного и полного хирургического лечения пациентов с регматогенной отслойкой сетчатки, несмотря на высокий охват диспансерным наблюдением. Это, в свою очередь, может свидетельствовать о возможных барьерах в оказании специализированной помощи, что требует дальнейшего изучения.
Мочекаменная болезнь - наиболее частая урологическая патология, требующая хирургического лечения. Тенденцией многих десятилетий является отказ от открытого оперирования пациентов с мочекаменной болезнью, поиск и совершенствование наиболее эффективных, безопасных и минимально травматичных методов лечения, позволяющих повысить качество жизни пациентов, сократить сроки лечения и реабилитации. Одним из таковых является перкутанная нефролитотрипсия, выполняемая инструментами малого диаметра без финального наружного дренирования верхних мочевых путей. Ключевым моментом в эффективной и безопасной реализации подобного подхода является надежный гемостаз. В настоящее время единого консенсуса в отношении методов интраоперационного гемостаза перкутанного тракта нет. Цель: оценить безопасность и эффективность использования гемостатического матрикса в перкутанной хирургии мочекаменной болезни. Материалы и методы: в исследование были включены 52 пациента, которым была произведена миниперкутанная нефролитотррипсия в урологическом отделении Александро-Мариинской областной клинической больницы г. Астрахань. Всем пациентам в качестве завершающего этапа оперативного пособия выполнялось заполнение перкутанного тракта гемостатическим материксом отечественного производства без установи нефростомического дренажа. Результаты: послеоперационный период у пациентов, оперированных по описанной методике, характеризуется малой потребностью в назначении анальгетиков, статистически незначимым снижением показателей красной крови, отсутствием признаков экстравазации мочи и формирования паранефральных/забрюшинных урогематом. Заключение: наш опыт применения безнефростомного способа выполнения миниперкутанной нефролитотрипсии свидетельствует о его высокой эффективности и существенном улучшении качества жизни пациентов в ближайшем послеоперационном периоде, в том числе за счет отсутствия нефростомического дренажа. Введение гемостатических агентов в нефростомический тракт является фактором, который способствует его герметизации, снижает вероятность развития геморрагических осложнений и в целом повышает надежность и безопасность данной методики хирургического лечения камней почек.
Судорожный синдром в детском возрасте - это клинический симптомокомплекс, который может быть вызван множеством различных факторов, что делает дифференциальную диагностику этого состояния сложной задачей. Правильное определение причины судорог имеет решающее значение для выбора оптимальной стратегии лечения и улучшения прогноза для ребенка. Современные методы диагностики, включающие электроэнцефалографию, нейровизуализацию и генетическое тестирование, позволяют более точно установить этиологию судорожного синдрома и назначить индивидуализированное лечение. В данной статье будут рассмотрены современные подходы к дифференциальной диагностике судорожного синдрома у детей, и основанные на них принципы терапии.
Издательство
- Издательство
- Астраханский ГМУ
- Регион
- Россия, Астрахань
- Почтовый адрес
- Бакинская ул., 121
- Юр. адрес
- Бакинская ул., 121
- ФИО
- Башкина Ольга Александровна (Ректор)
- E-mail адрес
- post@astgmu.ru
- Контактный телефон
- +7 (851) 2669480
- Сайт
- https://astgmu.ru